COVID-19 è una malattia causata dal coronavirus SARS-CoV-2.
Il nuovo coronavirus può causare sintomi molto differenti. Quelli più frequenti sono :
1) Infezione primaria
- sintomi di una malattia acuta delle vie respiratorie (mal di gola, tosse perlopiù secca, affanno, dolori al petto);
- febbre;
- perdita improvvisa dell’olfatto e/o del gusto;
- mal di testa;
- malessere, debolezza generale;
- dolori muscolari;
- raffreddore;
- sintomi gastrointestinali (nausea, vomito, diarrea, mal di pancia);
- eruzioni cutanee.
Se presentate sintomi di malattia che vi preoccupano, contattate il vostro medico. Per maggiori informazioni consultate la sezione Disturbi di salute generali.
2) Reinfezione
In caso di reinfezione, in genere si manifestano gli stessi sintomi dell'infezione primaria, ma più lievi. Tuttavia, per le persone vulnerabili per le quali la reinfezione rappresenta un rischio di complicazioni e di ospedalizzazione, si raccomanda la somministrazione di una dose di richiamo.
 Fonte: iStock - andresr
Fonte: iStock - andresr
Per saperne di più :
Informazioni sulla situazione attuale



Vaccinazione contro la COVID-19
Chi dovrebbe essere vaccinato nell'autunno/inverno 2023-2024?
La vaccinazione contro la COVID-19 è raccomandata in autunno/inverno per tutte le persone vulnerabili di età pari o superiore ai 16 anni. Le persone vulnerabili comprendono:
- Persone di età pari o superiore a 65 anni
- Persone di 16 anni e più che soffrono di alcune forme di malattie croniche
- Persone di 16 anni e più con trisomia 21

La vaccinazione mira a fornire una protezione diretta delle persone vaccinate contro le evoluzioni gravi della malattia e a ridurre o prevenire l'ospedalizzazione e i decessi. Swissmedic ha autorizzato i vaccini di Pfizer/BioNTech e di Moderna (Novavax contro la sottovariante Omicron XBB.1.5, in attesa di autorizzazione).
Per Pfizer/BioNTech e Moderna, si tratta di vaccini a RNA messaggero, che agiscono attraverso l’iniezione di un frammento del materiale genetico (RNA) del microbo, avvolto in una nanoparticella costituta da diversi lipidi (liposomi). La tecnologia dei vaccini a RNA messaggero è nota da circa dieci anni, ma nonostante la sua attrattività (concetto semplice, velocità di sviluppo e facilità di produzione), prima della pandemia della COVID-19, non aveva beneficiato degli investimenti necessari.
Il vaccino proteico Novavax (Nuvaxovid®) offre una buona protezione contro la malattia grave e previene anche le infezioni sintomatiche lievi. Questo vaccino è raccomandato come alternativa ai vaccini a RNA.
La vaccinazione deve essere effettuata idealmente tra metà ottobre e dicembre con un vaccino adattato alla variante XBB.1.5.




Un vaccino recente non è una controindicazione al vaccino COVID-19.
Contenuto del vaccino
|
Ci sono metalli pesanti o alluminio nei vaccini COVID-19 ? I vaccini in esame per l'autorizzazione in Svizzera sono esenti da alluminio e metalli pesanti. Ai vaccini COVID-19 vengono aggiunti coadiuvanti ? L'attivazione del sistema immunitario, diretta contro la proteina superficiale del virus (Spike), è direttamente supportata dalla codifica dell'RNA messaggero per questa proteina superficiale e dai lipidi che la circondano (nanoparticelle da 80 nm di dimensione). Il vaccino Novavax contiene l'adiuvante Matrix M, derivato dalle saponine. Che cosa c'è nei vaccini contro COVID-19 ? Per più dettagli, vedi vaccini con frammento del materiale genetico. I vaccini per l'RNA messaggero contengono una sequenza di nucleotidi che esprimono la proteina superficiale SARS-CoV-2.
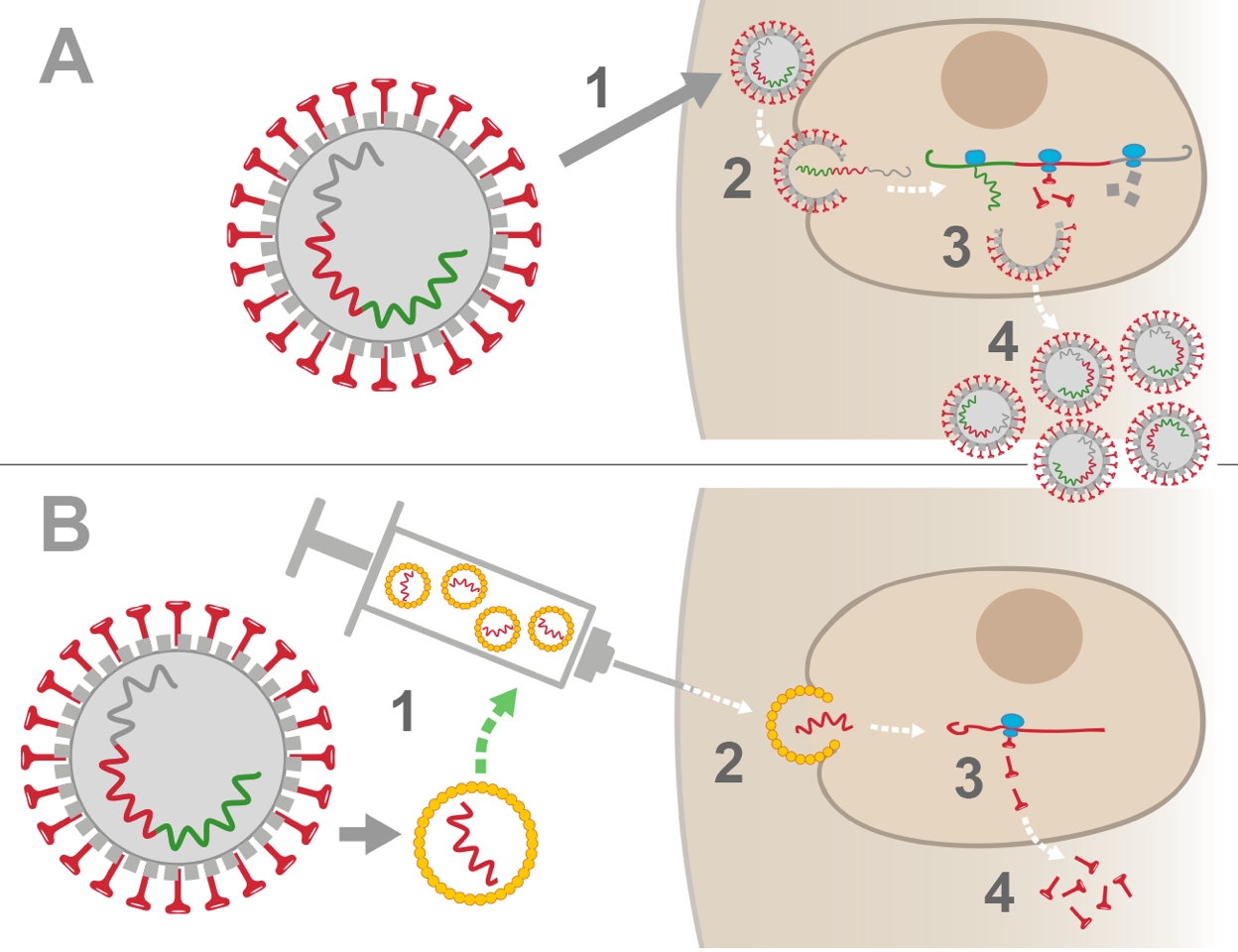
Confronto tra l'infezione da coronavirus naturale e la vaccinazione con un RNA messaggero (schemi semplificati) A. Infezione naturale 1. Il coronavirus SARS-CoV-2 entra nel corpo umano e si lega a una cellula grazie alle sue proteine di superficie a forma di chiodo (in inglese, questa proteina è chiamata Spike). 2. Il virus viene assorbito nella cellula dove rilascia il suo RNA (codice genetico che contiene tutte le informazioni necessarie per creare lo stesso virus). 3. La cellula umana utilizza il proprio macchinario biologico per leggere l'RNA virale e fabbricare, suo malgrado, tutte le parti del virus (diversi tipi di proteine + RNA virale). 4. I nuovi virus sono in grado di auto-assemblarsi e poi, una volta rilasciati nel corpo umano, possono proseguire la loro azione, contaminando nuove cellule. Per impedire al virus di replicarsi bisogna attendere che il sistema immunitario dell'organismo reagisca e produca anticorpi. Questo processo richiede diversi giorni.
B. Vaccinazione con RNA messaggero virale 1. In laboratorio, si fabbricano degli RNA messaggeri in grado di produrre unicamente la proteina Spike del coronavirus. Gli RNA messaggeri sono inseriti in piccole sfere di grasso. 2. Durante la vaccinazione, le sfere di grasso vengono iniettate nel muscolo del braccio e poi assorbite dalle cellule muscolari umane: all’interno della cellula gli RNA messaggeri vengono rilasciati. 3. La cellula umana utilizza il proprio macchinario biologico per leggere l'RNA messaggero e produrre unicamente le proteine Spike. Queste proteine, da sole, non sono pericolose per l’organismo. 4. La cellula rilascia le proteine virali Spike nel corpo. Il sistema immunitario sarà allertato dalla presenza di queste proteine e permetterà all’organismo di produrre anticorpi contro la proteina Spike. Se un coronavirus entra nell'organismo 2-3 settimane dopo la vaccinazione, il sistema immunitario lo riconosce rapidamente e lo neutralizza, utilizzando gli anticorpi contro la proteina Spike prodotti precedentemente in seguito alla vaccinazione. |
Grado di protezione del vaccino contro la COVID-19
I dati disponibili mostrano che la vaccinazione contro il COVID-19 con i vaccini disponibili e raccomandati in Svizzera fornisce una buona protezione contro le forme gravi, ma una protezione molto limitata contro le forme lievi di infezione dovute alle sottovarianti di Omicron, e non fornisce alcuna protezione significativa contro la trasmissione del virus,
Con una vaccinazione di richiamo la protezione può essere aumentata a breve termine a circa il 70 %, ma dopo 2-3 mesi torna a scendere a circa il 45-50 %. Per quanto riguarda la protezione vaccinale da ricoveri ospedalieri, i dati mostrano che l’efficacia 4 mesi dopo la seconda dose è solo del 50 % (a seconda dello studio 36- 70 %). Con la vaccinazione di richiamo, l’efficacia contro i ricoveri ospedalieri dovuti a un’infezione con Omicron aumenta nuovamente a circa il 90 % e dopo 3-4 mesi fa registrare una leggera diminuzione nel tempo a circa il 75-80 %. Pertanto l’efficacia della vaccinazione per Omicron, come per le varianti precedenti, è maggiore contro i decorsi gravi e le ospedalizzazioni che contro le infezioni sintomatiche.
 Pregnancy outcomes and vaccine effectiveness during the period of omicron as the variant of concern, INTERCOVID-2022: a multinational, observational study (Lancet, 17.1.2023)
Pregnancy outcomes and vaccine effectiveness during the period of omicron as the variant of concern, INTERCOVID-2022: a multinational, observational study (Lancet, 17.1.2023)Effetti collaterali noti dei vaccini contro la COVID-19
Nei giorni successivi alla vaccinazione, alcuni effetti collaterali possono manifestarsi e scomparire, nella maggior parte dei casi, nel giro di pochi giorni. Non si osservano più reazioni dopo i richiami che dopo la seconda dose.
Tra gli effetti indesiderati più frequenti vi sono:
reazioni nel punto di inoculazione come dolori, arrossamenti e gonfiori;
mal di testa, stanchezza;
dolori muscolari e articolari;
sintomi generali come brividi, sensazione di febbre o febbre.
Dopo la vaccinazione di richiamo sono stati notificati casi di orticaria. La possibile correlazione è attualmente oggetto di esame.
Per le allergie gravi, l'incidenza è di circa 1 su 100.000 (per il vaccino Pfizer/BioNTech). Se desiderate essere protetti da COVID-19 ma in passato avete avuto una grave reazione allergica (anafilassi), parlate con il vostro medico per sapere in quali condizioni potreste essere vaccinati.



Sono state descritte miocarditi e pericarditi associate ai vaccini COVID-19 a mRNA. I benefici della vaccinazione si mantengono superiori a tutti i possibili rischi.